Montenegro Quintana, Miguel Ángel
Barrera Moyano, Rocío
Balboa Huguet, Begoña
La inflamación y enrojecimiento ocular constituyen dos de los signos clínicos que suponen el mayor porcentaje de consultas en urgencias pediátricas con motivo oftalmológico. Estos hallazgos pueden corresponderse con un amplio abanico de patologías, siendo necesario realizar un diagnóstico diferencial preciso que permita orientar la clínica del paciente y establecer un tratamiento específico.
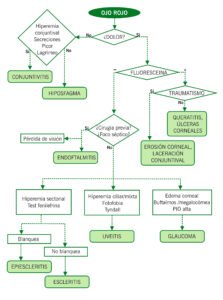
OJO ROJO
Se describen tres tipos de hiperemia o enrojecimiento ocular: conjuntival (bulbar y /o tarsal), ciliar (región cercana al limbo esclerocorneal) y mixta.
HIPOSFAGMA
Hemorragia subconjuntival, normalmente unilateral. Puede afectar de manera circunscrita o generalizada a la conjuntiva. Cursa sin dolor ni pérdida de visión. Puede estar relacionada con episodios de tos intensa, vómitos, traumatismos… Si la hemorragia es de gran cuantía, puede sobrelevar la conjuntiva y generar una alteración de la distribución de la película lagrimal que puede generar úlceras corneales y sintomatología asociada. En general no requieren tratamiento (informar de la resolución espontánea). Puede recomendarse lubricación. Derivar a oftalmología si persiste varias semanas, asocia sintomatología o son cuadros de repetición.
CONJUNTIVITIS
Es la causa más frecuente de ojo rojo en el niño. A la exploración se observa hiperemia conjuntival, con picor, escozor y sensación de cuerpo extraño, acompañado normalmente de secreciones y lagrimeo. Habitualmente no cursan con dolor ni pérdida de visión. Según el agente etiológico pueden clasificarse en:
| AFECTACIÓN | SÍNTOMAS/EXPLORACIÓN | TRATAMIENTO | DERIVAR A OFTALMOLOGÍA SI… | |
| Víricas | Bilateral | – Conjuntiva enrojecida e inflamada con irregularidad en su superficie.
– Membranas de fibrina adheridas (pueden sangrar al retirarse) |
– Lavados oculares con SSF.
– Frío local. – Colirio antibiótico. – Lágrimas artificiales. |
No mejora a los 7-10 días |
| Bacterianas | Uni-Bilateral | secreciones mucopurulentas abundantes | No mejora a los 2-3 días | |
| Alérgicas | Bilateral | – Prurito y lagrimeo intensos
– Inflamación conjuntival |
– Frío local, lágrimas artificiales.
– Antihistamínico orales y en colirio (cada 12 horas) |
Si no mejoría (para valorar colirio de corticoides) |
QUERATITIS
En este caso la alteración se encuentra a nivel corneal, observándose hiperemia ciliar o mixta, de forma unilateral. Produce dolor, fotofobia y lagrimeo, pudiendo asociar también pérdida de visión si afecta al eje visual. La tinción con fluoresceína es positiva cuando existe defecto epitelial corneal.
| SÍNTOMAS/EXPLORACIÓN | TRATAMIENTO | DERIVAR A OFTALMOLOGÍA SI… | ||
| Punctata | Pequeños defectos epiteliales sin infiltración microbiana | Colirio o pomada de gentamicina, tobramicina o ác. fucsídico cada 8 horas durante 1 semana | ||
| Bacterianas | Gram positivos (más frec)
P. aeruginosa (en lentes de contacto) |
Lesión circular y de color blanquecino a nivel cornea (infiltración bacteriana) | – Antibióticos tópicos de amplio espectro y colirios ciclopléjicos.
– No oclusión del ojo – No corticoides en fase aguda |
Valoración urgente siempre por oftalmología (para toma de muestra:raspado corneal) |
| Víricas | VHS-1 (más frec)
VHZ |
– Lesiones vesiculosas en piel periocular o raíz nasal
– Unilateral. – Tinción con fluoresceína: úlcera dendrítica |
– Pomada de aciclovir tópico 5 veces al día durante 7 días y
– Colirio ciclopléjico – Asociar antibiótico para evitar sobreinfección y los – Contraindicados los corticoides. |
Valoración urgente siempre por oftalmología |
EPIESCLERITIS Y ESCLERITIS
- Epiescleritis: dolor leve e hiperemia sectorial y unilateral que blanquea al instilar fenilefrina tópica. No suele asociar pérdida de visión. Idiopáticas generalmente. Autolimitadas o requerir tratamiento con colirios de AINEs o corticoides. Derivar a Oftalmología para seguimiento.
- Escleritis: Rara en niños. Suele asociarse a enfermedades autoinmunes (artritis reumatoide, LES…) o infecciosas. Dolor intenso, con enrojecimiento sectorial o difuso, que no blanquea al instilar fenilefrina tópica. A veces aparecen nódulos inflamatorios. Puede asociar pérdida de visión. Derivar a Oftalmología. Tratamiento con corticoides tópicos y orales y, en ocasiones, con inmunosupresores.
UVEITIS
Inflamación de la uvea (iris, cuerpo ciliar y coroides) que puede afectar a nivel anterior, posterior o a toda la uvea (panuveitis). La uveítis anterior en niños se asocia frecuentemente a artritis idiopática juvenil con afectación oligoarticular, siendo más frecuente en niñas. La causa más frecuente de uveítis posterior es la toxoplasmosis.
Cursa con hiperemia ciliar o mixta, dolor, pérdida de visión o visión borrosa y fotofobia. En los niños puede ser paucisintomática y por ello requiere un control estrecho por parte de Oftalmología. En la exploración en la lámpara de hendidura aparecen células inflamatorias en cámara anterior (Tyndall), precipitados retroqueráticos y sinequias entre los tejidos intraoculares. Derivación urgente a Oftalmología y se trata con corticoides tópicos, colirio ciclopléjico e inmunosupresores en algunos casos. Requiere un estudio sistémico y seguimiento estrecho por parte de Pediatría y Oftalmología.
ENDOFTALMITIS
Infección intraocular grave. Cursa con dolor intenso, hiperemia mixta, pérdida de visión, pudiendo aparecer también hipopion. Pueden ser postquirúrgicas o endógenas. Requiere valoración urgente por Oftalmología para tratamiento antibiótico intravenoso e intravítreo, y estudio sistémico por Pediatría en caso de que se sospecho foco endógeno.
OJO ROJO TRAUMÁTICO
Contusión ocular, erosiones corneales, laceraciones conjuntivales, cuerpos extraños, causticaciones oculares. (Ver capítulo 132.)
GLAUCOMA
(Ver capítulo 2704…)
ALGORITMO
| HIPEREMIA | DOLOR | FLUORESCEÍNA | AGUDEZA VISUAL | CARACTERÍSTICAS | |
| Hiposfagma | No. Hemorragia subconjuntival. | No | – | Normal | Anodino.
Lubricación. |
| Conjuntivitis | Conjuntival | No | – | Normal | Secreciones
Picor Lagrimeo Reacción foliculopapilar |
| Queratitis | Ciliar/ mixta | Sí | + | Normal / ↓ | Fotofobia.
Toma de muestra. |
| Uveitis | Ciliar / mixta | Sí | – | ↓ | Tyndall, PRKs, sinequias. |
| Epiescleritis | Sectorial superficial | Sí (leve) | – | Normal | Test fenilefrina + |
| Escleritis | Sectorial profunda | Sí (intenso) | – | ↓ | Test fenilefrina – |
| Endoftalmitis | Mixta | Sí (intenso) | – | ↓ | Hipopion, vitritis. |
| Traumatismos | Ciliar / mixta | Sí | + | Normal / ↓ | Erosiones corneales o laceraciones conjuntivales |
| Glaucoma | Mixta | Sí | – | ↓ | Edema corneal, buftalmos/megalocórnea, PIO elevada |
PATOLOGIA RETINIANA
LEUCOCORIA
Consiste en la aparición de un reflejo blanquecino a través de la pupila en el examen oftalmológico pediátrico.
Incluye un amplio abanico de entidades en su diagnóstico diferencial: catarata congénita, retinoblastoma, enfermedad de Coats, vítreo primario hiperplásico persistente, desprendimiento de retina, coloboma retiniano… En cualquier caso, requiere valoración urgente por Oftalmología.
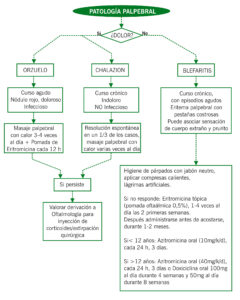
PATOLOGIA PALPEBRAL
ORZUELO
Infección de las glándulas de Zeiss o de Mol (orzuelo externo), o de las glándulas de Meibomio (orzuelo interno). Etiología: Staphylococcus aureus, S. epidermidis, Demodex.
CHALAZION
Inflamación granulomatosa crónica y estéril de las glándulas de Meibomio secundaria a la retención secreciones sebáceas grasa, lo que origina una lesión nodular en los párpados. Relacionado con: acné rosácea, dermatitis seborreica y blefaritis.
BLEFARITIS
Inflamación de los párpados habitualmente crónica, que cursa con episodios agudos. Puede dar lugar a la aparición de orzuelo externo (en la blefaritis anterior) o interno (en blefaritis posterior, menos frecuente, por la afectación de las glándulas de Meibomio). Se puede asociar a queratitis y conjuntivitis. Etiología: Staphylococcus aureus, S. epidermidis, Demodex. Relacionado con: dermatitis seborreica, piel atópica y acné rosácea.
| SIGNOS Y SÍNTOMAS | TRATAMIENTO | |
| Orzuelo | Agudo, infeccioso– Nódulo eritematoso y doloroso | Masaje palpebral con calor
3-4 veces al día + Pomada Eritromicina cada 12 h/ Inyección de corticoides/ Extirpación quirúrgica |
| Chalazion | Crónico, no infeccioso – Nódulo duro e indoloro | Resolución espontánea en 1/3 de los casos, masaje palpebral con calor varias veces al día/ Inyección de corticoides/ Extirpación quirúrgica |
| Blefaritis | Prurito, dolor leve, sensación de cuerpo extraño, lagrimeo, eritema palpebral con pestañas costrosas al despertarse | Higiene de párpados con jabón neutro, aplicar compresas calientes, lágrimas artificiales. Si no responde, plantear: Eritromicina tópica, (pomada oftálmica 0,5%), 1-4 veces al día las 2 primeras semanas. Después, administrar antes de acostarse durante 1-2 meses / Si < 12 años: Azitromicina oral, 10 mg/kg/día en una toma, 3 días /Si > 12 años: Azitromicina oral, 400 mg/día en una sola toma, 3 días o
Doxiciclina oral 100 mg al día 4 semanas y 50 mg al día durante 8 semanas |
PATOLOGIA LAGRIMAL
DACRIOCISTITIS
Infección del saco lagrimal, debida habitualmente a obstrucción aguda o crónica del conducto nasolagrimal. Etiología: Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus pyogenes, Haemophylus influenzae. Síntomas: dolor en canto interno con eritema e inflamación, epífora, secreción mucopurulenta. Complicaciones: absceso, celulitis preseptal, y con menor frecuencia, celulitis orbitaria, trombosis del seno cavernoso, meningitis, absceso cerebral y sepsis. Tratamiento: Compresas calientes y masajes suaves 4 veces al día + Amoxicilina-Clavulánico oral, 80mg/kg/día, en 2 dosis (dosis máxima diaria: 3 g), 10 días. Si afectación del estado general, valorar ingreso hospitalario y tratamiento iv. Si no responden: valorar punción y/o drenaje del absceso, o corrección quirúrgica con dacriocistorrinostomía (resuelto el episodio agudo).
DACRIOCELE
Masa azulada, quística, no dolorosa, por debajo del ángulo del canto medial. Se produce por acumulación de líquido amniótico o moco, y suele aparecer en la primera semana de vida. Síntomas: epífora. Tratamiento: conservador con masaje digital, pomada antibiótica y compresas calientes. Si persiste, valorar sondaje.
OBSTRUCCIÓN CONGÉNITA DEL CONDUCTO NASOLAGRIMAL
Eritema y edema de la piel circundante, que aparece en los primeros 1-2 meses de vida. Síntomas: lagrimeo, secreción mucopurulenta y reflujo de material mucoide o mucopurulento al palpar el saco lagrimal. Complicaciones: celulitis preseptal, dacriocistitis. Tratamiento: presión digital en el saco lagrimal 4 veces al día, hacia dentro y hacia abajo + antibióticotópico (Polimixina/ Trimetoprima 4 veces al día) / Si no se resuelve, valorar sondaje / Si falla, considerar dacrioplastia o dacriocistorrinostomía.
BIBLIOGRAFÍA
- Bowling B. KANSKI Oftalmología Clínica. 8ª Edición. Barcelona, Elsevier España, SLU, 2016.
- Bagheri N, Wadja BN. Manual de Oftalmología del Wills Eye Hospital: diagnóstico y tratamiento de la enfermedad en la consulta y en urgencias. 7ª Ed. Wolters Kluwer. 2017.
- Freijo Martín C. Urgencias oftalmológicas en Pediatría. Benito J, Luaces C, Mintegui S, Pou J. Tratado de Urgencias en Pediatría. Madrid: Ergon; 2005. p. 808-17.
- Puertas D, Acebes MM. Urgencias oftalmológicas en Pediatría. Revista de Pediatría de Atención Primaria 2001; 11: 59-72.
- Huerta J. Protocolo de urgencias oftalmológicas. Ojo rojo. Hospital General Universitario Gregorio Marañón. 2007. Recuperado el 21 de febrero de 2021 de https://docplayer.es/21397878-Protocolo-de-urgencias-oftalmologicas-ojo-rojo.html